Guida per il paziente
Scarica la guida in formato PDF
Sfoglia la guida
Indice
<Qui sarà generato l’indice della pubblicazione>
Questa guida si propone di trasmetterle le informazioni sul PORT e sulla sua gestione.
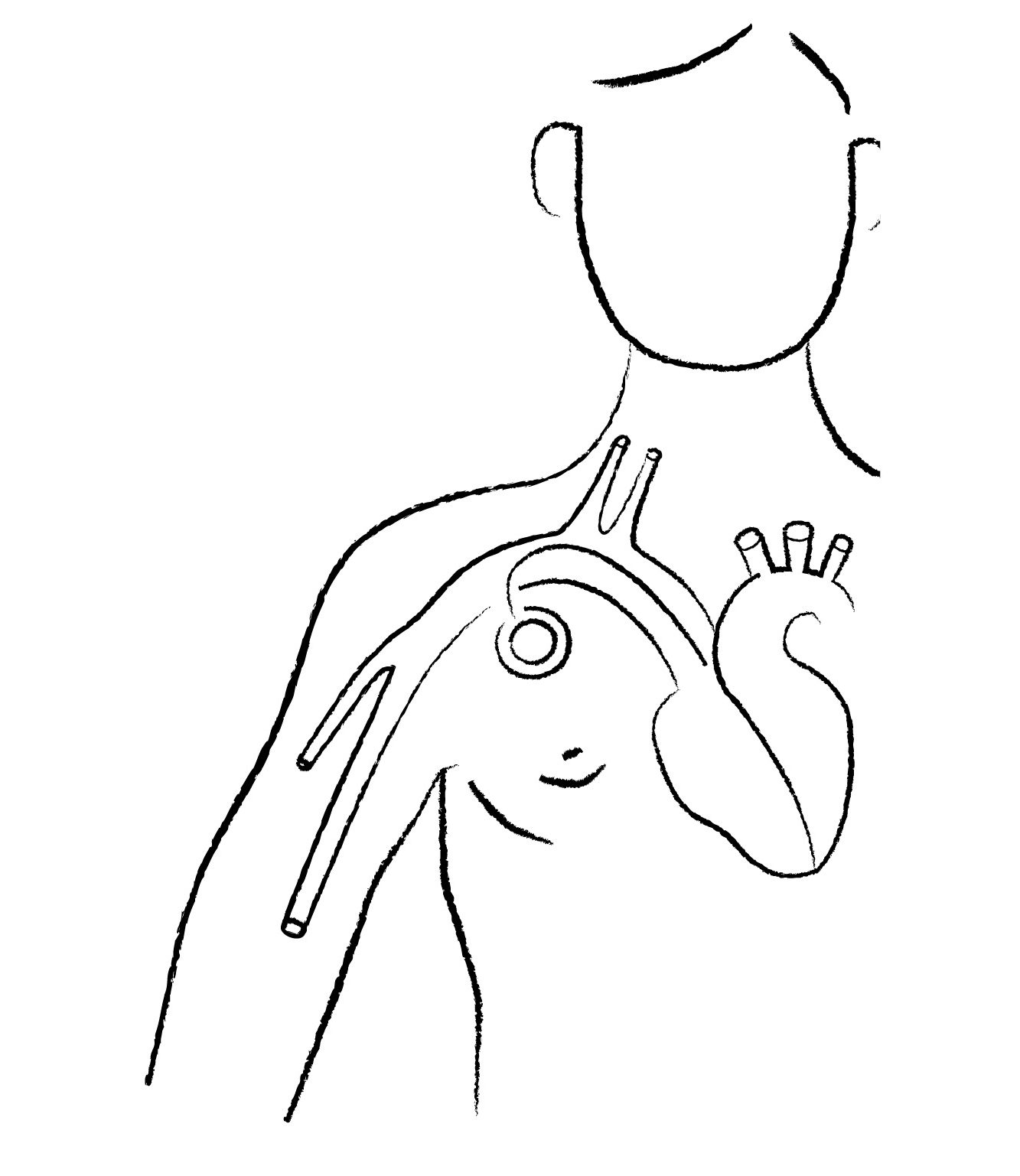
Il PORT è un tipo di catetere venoso centrale (CVC) utilizzato per la somministrazione di farmaci e per altre pratiche, ad esempio l’infusione di liquidi e i prelievi di sangue.
Viene generalmente posizionato prima di iniziare i trattamenti farmacologici antitumorali e rimane collocato per il tempo necessario a svolgerli.
In tutto questo periodo è previsto un programma di gestione del PORT a cura del personale, per garantirne la sicurezza e il corretto funzionamento.
La sua collaborazione al fine della gestione sicura del PORT è altrettanto importante.
A questo scopo le viene rilasciato un diario, che lei avrà cura di portare quando farà i trattamenti, i prelievi o i lavaggi del PORT. Nel diario il personale di cura annoterà le operazioni effettuate e le eventuali complicanze riscontrate.
Anche lei potrà annotare nel diario eventuali informazioni da riferire al personale di cura.
Augurandoci che queste informazioni le possano essere utili, il personale è in ogni caso a sua disposizione per altri chiarimenti.
Com’è fatto il PORT
Il PORT è costituito da 2 componenti:
- il CATETERE, un tubicino in materiale biocompatibile: silicone o poliuretano;
- la CAMERA, un piccolo serbatoio in materiale biocompatibile: titanio e/o materiale plastico. Ha una forma variabile, di 2 cm circa di larghezza. Nella parte superiore presenta un setto perforabile in silicone, utilizzato per somministrare i farmaci e occasionalmente per altre pratiche.
Dove viene posizionato il PORT
La camera del PORT viene posizionata in una tasca sotto la pelle, generalmente sotto la clavicola o comunque nella regione alta del torace.
Il catetere del PORT dalla camera, dov’è connesso, scorre in un’area sotto la pelle (tunnel sottocutaneo) fino a raccordarsi a una grossa vena (giugulare interna, ascellare, succlavia). Internamente alla vena si estende fino in prossimità del cuore.
Come viene posizionato il PORT
Il PORT viene posizionato con un piccolo intervento in ambulatorio. Prima dell’intervento dovranno essere eseguiti alcuni esami (l’emocromo e i fattori di coagulazione). Dovranno anche essere sospesi eventuali farmaci anticoagulanti/antiaggreganti e sostituiti come indicato dal medico.
L’intervento dura circa 30 minuti e si esegue in anestesia locale. Si procede a posizionare il catetere nella vena scelta sotto la guida di un ecografo e successivamente la pelle viene incisa nel punto stabilito come tasca per posizionare la camera. Terminato il posizionamento vengono praticati alcuni punti di sutura o viene applicata una colla di sutura. I punti devono essere rimossi dopo 2 settimane dal medico curante. La colla non deve essere rimossa o bagnata per 8-10 giorni. L’area dov’è stata praticata l’incisione viene protetta con una medicazione per le prime 2 settimane.
La medicazione viene effettuata e gestita dal personale in ambulatorio. Quando la ferita è completamente guarita si nota solo una piccola area in leggero rilievo.
Quando il PORT viene utilizzato per somministrare ciclicamente i farmaci, negli intervalli tra le terapie:
- non ci sono limitazioni nei movimenti;
- si possono svolgere le normali attività quotidiane;
- si possono fare la doccia e il bagno (anche in piscina o al mare).
In casi meno frequenti il PORT è utilizzato per somministrare continuativamente i farmaci.
In questi casi ci potrà essere qualche limitazione nei movimenti e per lavarsi.
Come funziona il PORT
Per somministrare i farmaci il personale qualificato accede alla camera del PORT.
Per accedere, il setto della camera viene punto con un ago di Huber.
Attraverso l’ago di Huber, la camera e il catetere, i farmaci raggiungono il circolo sanguigno.
In questo modo si diffondono e raggiungono i vari distretti del corpo senza passare inizialmente per le vene di piccolo calibro, che potrebbero danneggiarsi.
Come si gestisce il PORT
Con un’appropriata gestione, il PORT può rimanere posizionato per un lungo tempo (anche molti anni).
Tutte le pratiche di gestione del PORT vengono svolte dal personale esperto in ambulatorio e annotate nell’apposito diario. Sarà sua cura portare di volta in volta il diario per le annotazioni del personale.
La gestione del PORT prevede:
- il lavaggio periodico. Quando il PORT non viene utilizzato, il lavaggio va effettuato ogni 3 mesi, altrimenti si effettua dopo la somministrazione dei farmaci o dopo le pratiche che prevedono il suo utilizzo;
- la sostituzione dell’ago di Huber ogni 7 giorni, se il PORT viene utilizzato per somministrazioni continuative.
Da parte sua sono necessarie alcune precauzioni quando usa il PORT per somministrazioni continuative.
In questo caso non potrà fare né il bagno né la doccia. Si potrà lavare escludendo la zona del PORT con l’ago di Huber inserito.
Quali complicanze possono verificarsi con il PORT
Le complicanze sono eventi che si potrebbero verificare e richiedono di essere gestiti in modo specifico. Alcune complicanze si possono verificare subito (complicanze immediate), altre si possono verificare di seguito (complicanze tardive).
Complicanze immediate
EMATOMA: nella zona dov’è inserito il PORT potrebbe comparire una colorazione rosso-blu con eventuale gonfiore. Se rileva questo, contatti subito il personale dell’Ambulatorio Accessi Vascolari
Complicanze tardive
INFEZIONE: potrebbe manifestarsi un’infezione con febbre, brividi, arrossamento o dolore nella zona dov’è inserito il PORT. Contatti subito l’Ambulatorio Accessi Vascolari (se abita vicino al CRO) o il medico curante (se abita lontano) per farsi dare indicazioni e prescrivere i trattamenti.
TROMBOSI: potrebbe verificarsi l’occlusione di una vena (trombosi) i cui segni sono: gonfiore o colore più scuro della pelle del braccio del lato dove è posizionato il PORT e, a volte, dolore alla spalla e al braccio. Se avverte questi sintomi, contatti subito l’Ambulatorio Accessi Vascolari (se abita vicino al CRO) o il medico curante (se abita lontano).
OCCLUSIONE: potrebbe capitare che il PORT si chiuda parzialmente o totalmente. Questo si riconosce dal fatto che non si riescono più a infondere liquidi o ad aspirare sangue. In questo caso contatti l’Ambulatorio Accessi Vascolari del CRO.
STRAVASO: il liquido che viene somministrato potrebbe uscire nei tessuti circostanti e può avvertire bruciore, gonfiore, arrossamento della pelle e dolore nella zona dov’è presente il PORT. In questo caso chiami il personale dell’Ambulatorio Accessi Vascolari del CRO.
Domande frequenti
L’area dov’è stato impiantato il PORT necessita sempre di una medicazione?
No, la medicazione non è più necessaria quando sono rimossi i punti di sutura sulla pelle o sono trascorsi 10 giorni dall’applicazione della colla.
Di seguito, se il PORT è utilizzato per somministrazioni cicliche la medicazione non è necessaria. Se il PORT è utilizzato per somministrazioni continuative la medicazione deve essere cambiata ogni 7 giorni, oppure quando si bagna, si stacca o si sporca.
Cosa devo fare se sono allergico ai cerotti o se la mia pelle ha una reazione al cerotto?
Se ha un’allergia ai cerotti dovrà essere utilizzata una medicazione anallergica. Il personale le chiederà se sa di avere questo tipo di allergia. In ogni caso, si premuri di riferirlo. Se nell’area dov’è posizionato il cerotto nota che la pelle si arrossa, compaiono delle eruzioni o del gonfiore e avverte prurito, contatti l’Ambulatorio Accessi Vascolari del CRO.
Posso fare la doccia o il bagno?
Può fare la doccia o il bagno quando i punti sono rimossi o sono passati 10 giorni dall’applicazione della colla. Non può fare né il bagno né la doccia mentre fa somministrazioni continuative con il PORT (perchè c’è l’ago di Huber inserito).
Posso fare attività fisica o praticare degli sport?
Sì, in generale non ci sono controindicazioni a svolgere attività fisica o a praticare uno sport. Non è opportuno praticare sport che presentano il rischio di traumi nella zona dov’è stato posizionato il PORT. Ci vuole anche cautela, soprattutto inizialmente, con l’attività fisica o gli sport che prevedono il sollevamento di pesi importanti. Per sicurezza si confronti sempre con il medico per l’attività fisica o lo sport che intende fare.
Posso viaggiare?
Sì, per viaggiare non ci sono controindicazioni.
Per quanto tempo devo tenere il PORT?
Il medico oncologo le riferirà per quanto tempo dovrà tenere il PORT, sulla base dei trattamenti che verranno pianificati e condivisi con lei.
Posso fare la TAC o l’RMN con il PORT?
Sì, con il PORT può fare questi esami.
Posso fare i prelievi di sangue dal PORT?
Sì. Una volta effettuato il prelievo, il PORT dovrà essere lavato. Se ci sono difficoltà a eseguire il prelievo o se si rivolge ad altri centri di prelievo/ambulatori/strutture di cura, potrebbe succedere che il PORT non venga usato per il prelievo.
Si può usare il PORT per iniettare il mezzo di contrasto?
Il mezzo di contrasto può essere iniettato dal PORT solo se il PORT è compatibile con il suo utilizzo. Il cartellino che identifica il PORT che le è stato impiantato specifica se è idoneo all’utilizzo del mezzo di contrasto. Quando deve eseguire un esame con il mezzo di contrasto è necessario che porti sempre con sé il cartellino. In caso di dubbio o se non c’è prova che il PORT sia idoneo, esso non verrà utilizzato per iniettare il mezzo di contrasto.
Contatti
Per le necessità specificate in questa guida e per ogni altra necessità contatti i seguenti numeri:
Ambulatorio Accessi Vascolari
Tel: 0434 659367
dal lunedì al venerdì dalle 8.00 alle 15.30
Terapia Intensiva
Tel: 0434 659441
tutti i giorni, 24 ore su 24
Per informazioni su questa guida:
Biblioteca Pazienti
Tel: 0434 659467
e-mail: people@cro.it
Bibliografia
- American Society of Anesthesiologists Task Force on Central Venous Access, Rupp SM, et al. Practice guidelines for central venous access: a report by the American Society of Anesthesiologists Task Force on Central Venous Access. Anesthesiology. 2012;116(3):539-73
- Gorski L, et al. Infusion Therapy Standards of Practice. Journal of Infusion Nursing. 2016;39(1S):159
- Kovacevich DS, et al. American Society for Parenteral and Enteral Nutrition Guidelines for the Selection and Care of Central Venous Access Devices for Adult Home Parenteral Nutrition Administration. JPEN J Parenter Enteral Nutr. 2019;43(1):15-31
- Lamperti M, et al. International evidence-based recommendations on ultrasound-guided vascular access. Intensive Care Med. 2012;38(7):1105-17
- Pittiruti M, et al. ESPEN Guidelines on Parenteral Nutrition: central venous catheters (access, care, diagnosis and therapy of complications). Clin Nutr. 2009;28(4):365-77
Gli autori dichiarano di non avere conflitti di interesse per questa pubblicazione.
Le informazioni riportate non sostituiscono il parere del medico.
Aggiornato a Gennaio 2023

